Back Apokke Afrikaans Picueta d'o mono AN جدري النسناس Arabic جدرى النسناس ARZ Meymunçiçəyi Azerbaijani Вариола при маймуните Bulgarian মাংকিপক্স Bengali/Bangla Verola del mico Catalan Opičí neštovice Czech Brech y mwnci Welsh
| Causes | Virus de la variole du singe[1] |
|---|---|
| Transmission | Transmission aéroportée (d), transmission par contact (d), contamination par les sécrétions respiratoires (d) et transmission par surface contaminée (d) |
| Incubation min | 4 j |
| Incubation max | 20 j |
| Début habituel | 5-21 j post exposition |
| Durée | 2-5 semaines |
| Symptômes | F°, céphalée, myalgies, éruption vésiculeuse, adénopathies[2] |
| Diagnostic | Sérologie virale[3] |
|---|---|
| Différentiel | Varicelle, (variole éradiquée)[4] |
| Prévention | Vaccin contre la variole humaine (en) |
| Traitement | Prise en charge des symptômes |
| Médicament | Cidofovir |
| Spécialité | Infectiologie |
| Fréquence | Rare, en augmentation |
|---|---|
| Prévalence | Sporadique voire endémique dans des régions de l’Afrique de l’Ouest et centrale, près des forêts tropicales humides |
| Mortalité | 1 % à 3,6 % pour le clade ouest-africain, jusqu’à 10 % pour le clade centre-africain |
| CISP-2 | A76 |
|---|---|
| CIM-10 | B04 |
| CIM-9 | 059.01 |
| eMedicine | 1134714 |
| MeSH | D045908 |
La variole du singe, variole simienne, orthopoxvirose simienne, infection à virus monkeypox ou désormais « mpox » selon la terminologie adoptée le par l'Organisation mondiale de la santé (OMS), est une zoonose due à un virus de la famille des Poxviridae. Ce virus appartient au même genre Orthopoxvirus que celui de la variole humaine, maladie qui a été déclarée éradiquée par l'OMS depuis 1980.
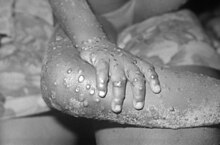
Elle est endémique principalement dans les forêts du centre de l'Afrique tropicale. Le virus, enzootique dans les forêts ombrophiles d'Afrique centrale et occidentale, peut se transmettre à l'humain et causer un syndrome dont les manifestations cliniques sont analogues à celles de la variole (éruption pustuleuse, fièvre, symptômes respiratoires…), mais moins graves.
La maladie peut être sévère dans certains cas, causant des décès chez 1 à 3,6 % (clade ouest-africain) ou 10 % (clade centrafricain) des malades en Afrique[5],[6], la plupart chez les enfants, plus sensibles à la maladie, et les personnes immunodéprimées.
La plupart des patients se rétablissent avec des soins appropriés. La vaccination contre la variole humaine confère une protection efficace contre l'infection, allant jusqu’à 85 %[7], y compris après avoir été exposé au virus[8]. Les deux maladies peuvent être confondues et il n'existe pas de diagnostic clinique de certitude. Seule l'analyse en laboratoire permet de déterminer le virus à l’origine de l’infection[9].
Les chercheurs supposent que la transmission initiale se fait par contact direct ou indirect avec du sang, des liquides biologiques ou des lésions cutanées ou muqueuses de singes ou de rongeurs sauvages infectés. La consommation de gibier insuffisamment cuit est également considérée comme un risque possible. Entre humains, la transmission peut résulter de contacts étroits avec des sécrétions infectées des voies respiratoires, des lésions cutanées d’un sujet infecté, d’objets récemment contaminés par des liquides biologiques ou des matières provenant des lésions d’un patient. Selon l’OMS, la transmission se produit principalement par les particules des gouttelettes respiratoires et nécessite en général un contact face à face prolongé. Elle peut également survenir par inoculation ou par voie placentaire (orthopoxvirose simienne congénitale)[9].
Les premiers cas humains ont été décrits en 1970 en République démocratique du Congo. Le nombre de cas et d'épidémies semble augmenter en Afrique depuis 2000, vraisemblablement du fait de l’interruption de la vaccination antivariolique qui assurait une protection croisée contre la variole du singe.
En 2022, plusieurs milliers de cas sont détectés en Europe et en Amérique du Nord, ce qui est très inhabituel pour cette maladie. La maladie se transmet d'humain à humain, notamment par voie sexuelle (en août 2022, une transmission de maître à chien est relevée à Paris[10]).
- (en) « About Monkeypox », sur cdc.gov, (consulté le ).
- (en) « Signs and Symptoms », sur cdc.gov, (consulté le ).
- (en) « 2003 United States Outbreak of Monkeypox », sur cdc.gov, (consulté le ).
- (en) « academic.oup.com » (consulté le ).
- (en) Nikola Sklenovská et Marc Van Ranst, « Emergence of Monkeypox as the Most Important Orthopoxvirus Infection in Humans », Frontiers in Public Health, vol. 6, (ISSN 2296-2565, DOI 10.3389/fpubh.2018.00241/full, lire en ligne, consulté le ) :
« Two genetic clades of Monkeypox virus have been characterized including the West African and the Central African clade. These two clades are geographically separated and have defined epidemiological and clinical differences. The West African clade demonstrates a case fatality rate (CFR) <1 %, and no human-to-human transmission was ever documented. In comparison, the Congo Basin clade (also known as the Central African clade) show a CFR up to 11 % (14), and documented human-to-human transmission up to 6 sequential events was observed. »
- (en) OMS, « Multi-country monkeypox outbreak in non-endemic countries », sur who.int, (consulté le ).
- (en) CDC, « Monkeypox - Treatment », (consulté le ).
- « Variole du singe : les États-Unis veulent vacciner les cas contacts », Sud Ouest et AFP, (ISSN 1760-6454, lire en ligne, consulté le ).
- OMS, « Orthopoxvirose simienne », sur who.int (consulté le ).
- (en) « Evidence of human-to-dog transmission of monkeypox virus », The Lancet, vol. 400, no 10353, , p. 658-659 (DOI 10.1016/S0140-6736(22)01487-8, lire en ligne, consulté le )
© MMXXIII Rich X Search. We shall prevail. All rights reserved. Rich X Search